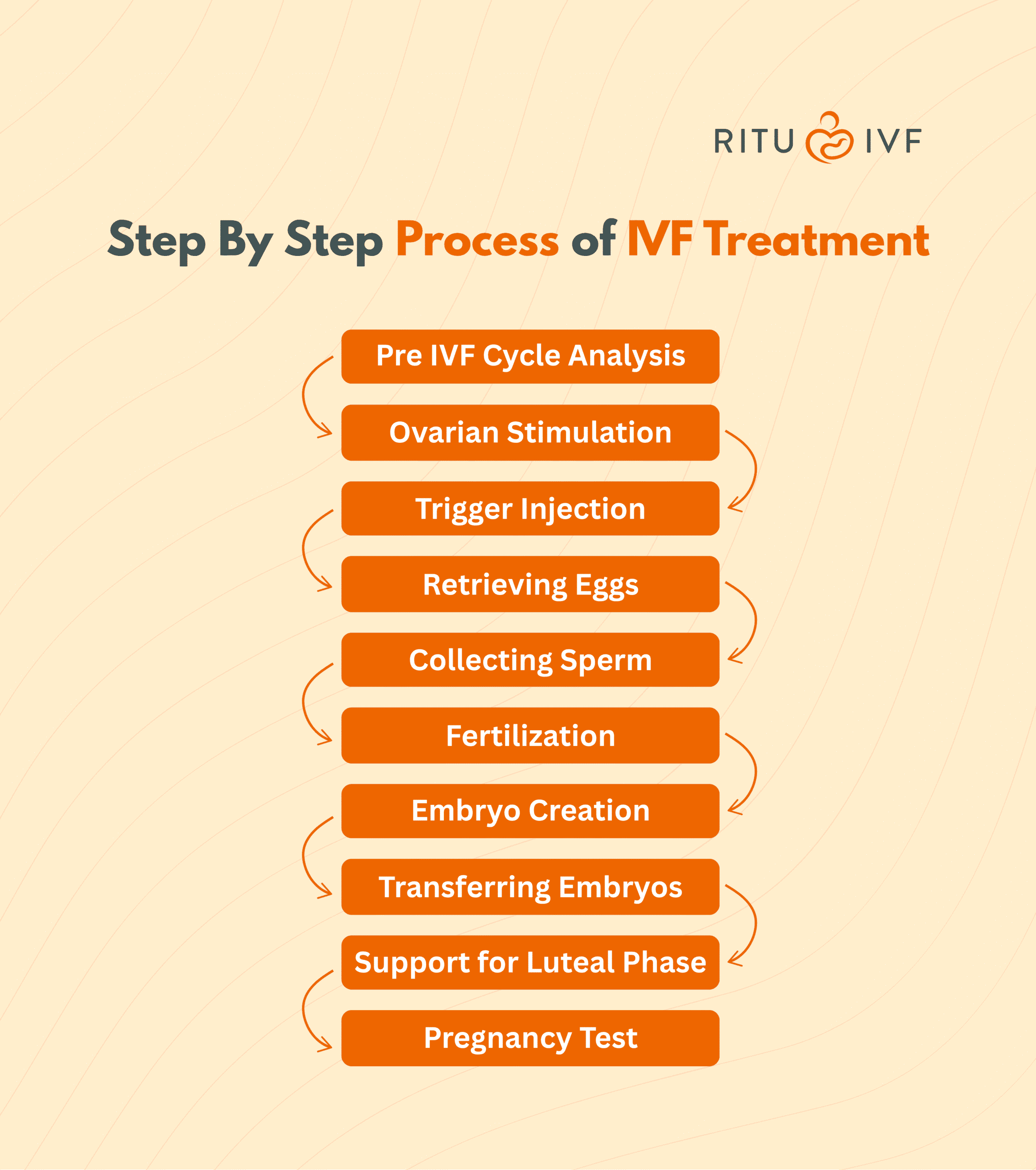
वेरीकोसील पुरुषों में पाई जाने वाली एक आम चिकित्सा समस्या है, जिसमें अंडकोष (टेस्टिकल) की नसें असामान्य रूप से फैलकर सूज जाती हैं. चिकित्सा भाषा में यह अंडकोश में मौजूद “पैम्पिनीफॉर्म वीनस प्लेक्सस” नसों के जाल का वैरिकाज़ (विकृत) विस्तार है, जो लगभग वैरिकाज़ वेन्स (वैरिकोसेल) जैसा ही है. इस स्थिति में ख़ून का प्रवाह ठीक से नहीं हो पाता, जिसकी वजह से नसों में रक्त इकट्ठा होकर उन्हें फैलाता है। परिणामस्वरूप सूजी हुई ये नसें अंडकोष के ऊपरी भाग में ‘बैग ऑफ वर्म्स’ (कीड़ों की थैली) जैसी महसूस हो सकती हैं. वेरीकोसील के कारण कई पुरुषों को अंडकोष में दर्द, भारीपन या खिंचाव महसूस होता है, और लंबे समय तक रहने पर प्रभावित अंडकोष के आकार में कमी (टेस्टिकुलर एट्रॉफी) भी देखी जा सकती है. यह समस्या ज्यादातर बाएं अंडकोष में होती है – लगभग 80-90% मामलों में बाईं ओर ही वेरीकोसील पाया जाता है. इसके पीछे मुख्य कारण शारीरिक बनावट है, जहाँ बायीं वृषण-शिरा (Left Testicular Vein) शरीर में ऐसी बनावट से गुजरती है कि गुरुत्वाकर्षण के कारण उसमें रक्त का दबाव अधिक बढ़ जाता है।
वेरीकोसील का पुरुषों की प्रजनन क्षमता (male infertility) पर बड़ा प्रभाव पड़ सकता है। वास्तव में, यह पुरुष बांझपन के आम कारणों में से एक है. इस ब्लॉग में हम वेरीकोसील और पुरुष बांझपन के बीच संबंध, इसके लक्षण, कारण, जाँच, उपचार के आधुनिक विकल्प और बचाव के उपायों पर विस्तृत चर्चा करेंगे। अगर आप या आपके साथी को संतान होने में मुश्किल आ रही है और डॉक्टर ने वेरीकोसील की बात की है, तो सही समय पर उचित पुरुष बांझपन उपचार और विस्तृत शुक्राणु जांच करवा कर इस समस्या का समाधान पाया जा सकता है।

वेरीकोसील क्या है? अंडकोष पर प्रभाव सहित परिचय
वेरीकोसील का शाब्दिक अर्थ है अंडकोष की नसों का फ़ूलना या सूज जाना। सामान्य पुरुषों में अंडकोष से हृदय की ओर ख़ून ले जाने वाली नसों में छोटे-छोटे वाल्व होते हैं, जो ख़ून को वापस बहने से रोकते हैं। जब ये वाल्व खराब हो जाते हैं या कमज़ोर पड़ जाते हैं, तो रक्त का प्रवाह विपरीत दिशा में होने लगता है और अंडकोश में नसों में जमाव होने लगता है. समय के साथ यह जमाव नसों को फैलाकर वेरीकोसील बना देता है। वेरीकोसील स्वयं कोई खतरनाक या जानलेवा बीमारी नहीं है और न ही यह कैंसर जैसी स्थिति बनती है, लेकिन इसका प्रभाव व्यक्ति के यौन स्वास्थ्य और प्रजनन क्षमता पर पड़ सकता है। सूजी हुई नसों के चलते अंडकोष में दर्द या भारीपन का एहसास हो सकता है, जो दिन भर खड़े रहने या भारी शारीरिक गतिविधि करने पर बढ़ जाता है, जबकि लेटने पर कम हो सकता है। कई मामलों में वेरीकोसील से प्रभावित अंडकोष का आकार सामान्य से छोटा रह जाता है, क्योंकि लगातार दबाव और गर्मी से अंडकोष के ऊतक कुछ सिकुड़ सकते हैं (इसे टेस्टिकुलर एट्रॉफी कहते हैं). कुल मिलाकर, वेरीकोसील को समझा जा सकता है जैसे पैरों में वैरिकोज़ वेन्स होती हैं, उसी तरह ये अंडकोश में वैरिकोज़ नसों की समस्या है।
वेरीकोसील की खास विशेषता यह है कि यह लगभग हमेशा बायीं तरफ ही पाया जाता है। इसके पीछे शरीर की आंतरिक संरचना ज़िम्मेदार है: बाएं अंडकोष की नस (टेस्टिकुलर वेन) पेट में बायीं गुर्दे (किडनी) की नस में लगभग सीधा (90 डिग्री के कोण पर) खुलती है, जबकि दायीं तरफ़ यह कोण ज़्यादा नहीं होता. सीधा कोण होने और बायीं नस के दायीं अपेक्षा लंबी होने से, बायीं ओर गुरुत्वाकर्षण का अधिक प्रभाव पड़ता है और वाल्व पर दबाव बढ़ जाता है. इसके अलावा कई बार वंशानुगत (जेनेटिक) कारक भी भूमिका निभाते हैं – कुछ पुरुषों में नसों की दीवार जन्म से ही कमज़ोर हो सकती है या वाल्व ठीक तरह विकसित नहीं होते, जिससे वेरीकोसील की आशंका बढ़ जाती है। कुल मिलाकर, वाल्व की विफलता और रक्त के ठहराव के कारण अंडकोश में एक खून की नाड़ीदार थैली जैसी बन जाती है, जिसे हम वेरीकोसील कहते हैं।
अंडकोष पर प्रभाव: वेरीकोसील के चलते अंडकोष के आसपास का तापमान बढ़ सकता है, क्योंकि फैल चुकी नसें अधिक मात्रा में गर्म रक्त को अंडकोष के आसपास जमा करती हैं. सामान्यतः अंडकोष शरीर के तापमान से ~2-3°C कम तापमान पर स्वस्थ स्पर्म का उत्पादन करते हैं, लेकिन वेरीकोसील की वजह से यह तापमान नियंत्रण बिगड़ सकता है। इससे शुक्राणु उत्पादन प्रभावित होता है और स्पर्म की गुणवत्ता घटने लगती है। कुछ मामलों में लंबे समय तक वेरीकोसील रहने से अंडकोष में रक्त ऑक्सीजन की कमी और ऑक्सीडेटिव स्ट्रेस भी बढ़ जाता है, जो शुक्राणु के डीएनए को नुकसान पहुँचा सकता है. यदि किशोरावस्था में वेरीकोसील विकसित हो जाए और गंभीर हो, तो प्रभावित अंडकोष अपेक्षाकृत छोटे रह सकते हैं क्योंकि पर्याप्त रक्तसंचार न मिलने से उनका विकास बाधित हो सकता है।ध्यान देने वाली बात यह है कि हर व्यक्ति में वेरीकोसील के लक्षण अलग-अलग हो सकते हैं। कुछ पुरुषों को किसी भी तरह का दर्द या परेशानी नहीं होती और उन्हें पता भी नहीं चलता कि उन्हें वेरीकोसील है (इसे सब-क्लिनिकल वेरीकोसील कहा जाता है). वहीं अन्य को सूजन, दर्द या भारीपन जैसी स्पष्ट तकलीफ़ें होती हैं। आगे हम वेरीकोसील के प्रसार, प्रकार, कारण, और इसके पुरुष बांझपन से संबंध पर विस्तार से नज़र डालेंगे।
भारत एवं विश्व में वेरीकोसील की प्रचलन दर (कितने पुरुषों को और किस उम्र में होता है)
वेरीकोसील बेहद आम समस्या है। विश्व स्तर पर करीब 15% पुरुषों में किसी न किसी程度 का वेरीकोसील पाया जाता है. यह आंकड़ा सभी उम्र के पुरुषों का सम्मिलित तौर पर है। विशेष रूप से किशोरावस्था और युवावस्था में इसके मामले ज़्यादा देखने को मिलते हैं – एक अध्ययन के अनुसार 15-19 वर्ष के किशोर लड़कों में लगभग 14% में वेरीकोसील पाया गया, जबकि 10 साल से कम उम्र के बच्चों में यह प्रतिशत 1% से भी कम था. ये आंकड़े बताते हैं कि वेरीकोसील आमतौर पर यौवन (puberty) के दौरान विकसित होना शुरू होता है, जब शरीर में तेज़ी से वृद्धि हो रही होती है और रक्त प्रवाह भी बढ़ता है। अनेक किशोरों में हल्के वेरीकोसील समय के साथ अपने आप ठीक भी हो सकते हैं (अनुमानतः कुछ मामलों में किशोर अवस्था के वेरीकोसील स्वतः समाप्त हो जाते हैं), जबकि अन्य में यह बना रहता है।
भारत में भी वेरीकोसील उतना ही आम है जितना विश्व के अन्य हिस्सों में। अंदाज़न हर 6-7 में से 1 पुरुष को वेरीकोसील की समस्या हो सकती है (कुल पुरुष आबादी का ~15%)। अक्सर यह समस्या 20 से 35 वर्ष की आयु के बीच डायग्नोज़ होती है, क्योंकि इसी उम्र में बहुत-से पुरुष शादी के बाद संतान की योजना बनाते समय बांझपन संबंधी जाँच कराते हैं या फिर किसी तकलीफ़ (दर्द/सूजन) पर डॉक्टर के पास जाते हैं। जहां तक बांझपन से जूझ रहे पुरुषों की बात है, उनमें वेरीकोसील का अनुपात आम जनसंख्या से कहीं अधिक है। प्राइमरी इनफर्टिलिटी (यानी जो पुरुष कभी पिता नहीं बन पाए) वाले लगभग 35-40% मामलों में वेरीकोसील पाया जाता है. वहीं सेकेंडरी इनफर्टिलिटी (जहाँ पहले संतान हो चुकी हो लेकिन बाद में मुश्किल आ रही हो) वाले पुरुषों में यह प्रतिशत और भी अधिक, करीब 75-80% तक पाया गया है. इसे देखते हुए वेरीकोसील को पुरुष बांझपन के सबसे प्रमुख कारकों में गिना जाता है।
उम्र के संदर्भ में, वेरीकोसील के मामले किशोरावस्था से शुरू होकर मध्यम आयु तक काफी दिखाई देते हैं। 40 वर्ष की उम्र के बाद नए वेरीकोसील का उभरना अपेक्षाकृत कम होता है। यदि किसी अधेड़ या बुज़ुर्ग पुरुष में पहली बार वेरीकोसील पाया जाए (खासकर अगर यह दाईं ओर हो), तो डॉक्टर यह सुनिश्चित करने के लिए कुछ विशेष जाँच कर सकते हैं कि कहीं पेट या गुर्दे में कोई अवरोध (जैसे ट्यूमर) तो इसका कारण नहीं. लेकिन कुल मिलाकर, भारत और दुनिया भर में वेरीकोसील एक आम अवस्था है जो युवा एवं प्रजनन आयु वाले पुरुषों को प्रभावित करती है।
सारांश: लगभग हर छठे पुरुष को वेरीकोसील है और हर तीसरे-चौथे बांझपन के केस में इसकी भूमिका होती है. इसलिए इसके बारे में जागरूक होना और समय पर इलाज कराना महत्वपूर्ण है, खासकर उन पुरुषों के लिए जो भविष्य में पिता बनने की योजना बना रहे हैं।
वेरीकोसील के प्रकार – ग्रेड 1, ग्रेड 2, ग्रेड 3
डॉक्टर वेरीकोसील की गंभीरता (severity) के आधार पर इसे मुख्यतः तीन ग्रेड में बांटते हैं. ये ग्रेड शारीरिक परीक्षण में वेरीकोसील की दृश्यता/महसूस होने पर निर्भर करते हैं:
- ग्रेड 1 (हल्का वेरीकोसील): यह सबसे मामूली स्तर का वेरीकोसील होता है। सामान्य अवस्था में इसे देख या छूकर महसूस नहीं किया जा सकता। केवल तब पता चलता है जब मरीज खड़ा होकर वलसाल्वा मनुवर (ज़ोर से साँस रोककर पेट पर दबाव डालना) करता है – इस प्रयास के दौरान नसों में भराव बढ़ने से वेरीकोसील उभरता है और डॉक्टर इसे महसूस कर सकते हैं. ग्रेड 1 वेरीकोसील को कई बार सब-क्लिनिकल वेरीकोसील भी कहा जाता है, क्योंकि यह अक्सर किसी लक्षण का कारण नहीं बनता और सिर्फ अल्ट्रासाउंड जैसी जांचों से पकड़ा जा सकता है।
- ग्रेड 2 (मध्यम वेरीकोसील): ग्रेड 2 में नसों का फैलाव थोड़ा अधिक होता है। मरीज के खड़े होने पर बिना किसी विशेष प्रयास (वलसाल्वा के बिना भी) वेरीकोसील को हाथ से छूकर महसूस किया जा सकता है. यह बाहरी तौर पर दिखाई तो नहीं देता, लेकिन डॉक्टर के हल्के स्पर्श से ही सूजी नसों का पता चल सकता है। इस स्तर पर कभी-कभी हल्का दर्द या भारीपन का अहसास शुरू हो सकता है, खासकर लंबे समय तक खड़े रहने या दिन के अंत में।
- ग्रेड 3 (गंभीर वेरीकोसील): यह वेरीकोसील का सबसे उन्नत दर्जा है। इसमें नसों का गुच्छा इतना ज्यादा फैल जाता है कि यह बिना छुए, केवल दृष्टि से ही दिखाई देने लगता है. स्क्रोटम की त्वचा के ऊपर से मुड़ी-तुड़ी सूजी नसें साफ दिख सकती हैं। ग्रेड 3 वेरीकोसील में अकसर स्थायी सूजन, दर्द और असहजता रहती है। इसे हाथ लगाने पर कीड़ों की गुच्छे जैसी बनावट महसूस होती है। गंभीर वेरीकोसील में प्रभावित अंडकोष थोड़ा नरम व आकार में छोटा भी लग सकता है।
उपरोक्त ग्रेड क्लिनिकल जांच के आधार पर हैं. इसके अलावा अल्ट्रासाउंड आधारित कुछ विस्तृत वर्गीकरण (जैसे Sarteschi classification) भी होते हैं, जो नसों के व्यास और रक्त के बहाव के आधार पर वेरीकोसील को 5 स्तरों तक बांटते हैं. लेकिन आमतौर पर चिकित्सा में Dubin और Amelar द्वारा प्रतिपादित तीन-ग्रेड प्रणाली का ही उपयोग किया जाता है, जिसे हम ने ऊपर समझा।
ध्यान दें कि ग्रेड 1 के वेरीकोसील अक्सर कोई लक्षण पैदा नहीं करते और इन्हें उपचार की भी ज़रूरत नहीं पड़ती जब तक कि ये फर्टिलिटी को प्रभावित न कर रहे हों। ग्रेड 2 में कभी-कभार मामूली दर्द हो सकता है। ग्रेड 3 वेरीकोसील सबसे अधिक लक्षणकारी होता है और आमतौर पर इसके लिए चिकित्सा हस्तक्षेप की सलाह दी जाती है।

वेरीकोसील के मुख्य कारण: रक्त प्रवाह, शारीरिक संरचना व जीवनशैली कारक
वेरीकोसील का सीधा संबंध शारीरिक रक्त प्रवाह और नसों की बनावट से है। इसके प्रमुख कारण और कारक निम्नलिखित हैं:
- वाल्व की खराबी (Venous Valve Insufficiency): अंडकोष की नसों (टेस्टिकुलर वेन्स) में छोटे-छोटे कप نما वाल्व होते हैं जो खून को नीचे से ऊपर हृदय की ओर एकतरफा प्रवाह में मदद करते हैं। कई पुरुषों में जन्म से या आयु बढ़ने के साथ ये वाल्व कमज़ोर हो सकते हैं। जब वाल्व ठीक से बंद नहीं होते, तो खून वापस नीचे रिसने लगता है और अंडकोश की नसों में इकठ्ठा होने लगता है. इस बैकफ़्लो के कारण नसों में दबाव बढ़ता है और वे फैलकर वेरीकोसील बना देती हैं।
- बाईं ओर अधिक प्रचलन (Left-Sided Predominance): वेरीकोसील 80-90% मामलों में बाईं तरफ विकसित होता है. इसका कारण शरीर के अंदर बायीं टेस्टिकुलर वेन का मार्ग है – यह नस लंबी है और लगभग सीधी जाकर बाईं गुर्दे की मुख्य शिरा (लेफ़्ट रीनल वेन) में मिलती है. इस बैठक (ज़ंक्शन) पर कोई प्रभावी वाल्व नहीं होता, और ऊपर से बाईं नस पर आसपास की धमनियों का दबाव (Nutcracker effect) भी अधिक पड़ता है. इन सबके परिणामस्वरूप बायीं ओर रक्त का ठहराव ज़्यादा होता है और नसें फैल जाती हैं। दाईं ओर यह समस्या काफी कम है क्योंकि दायीं नस सीधा एंठकर बड़ी नस (इन्फीरियर वीना कावा) में खुल जाती है, जहां दबाव कम होता है।
- शारीरिक बनावट व ऊँचाई: कुछ अध्ययनों में देखा गया है कि लंबी कद-काठी वाले पुरुषों में वेरीकोसील की संभावना अधिक हो सकती है, संभवतः गुरुत्वाकर्षण के प्रभाव से लंबे स्तम्भ जैसी नसों में रक्त ठहरने की प्रवृत्ति के कारण। हालाँकि, यह एक सहायक कारक है न कि सीधा कारण।
- जीवनशैली एवं आदतें: भले ही वेरीकोसील मुख्यतः नसों की अंदरूनी खराबी से होता है, कुछ जीवनशैली कारक इसे बढ़ावा दे सकते हैं या इसके लक्षणों को बदतर बना सकते हैं। लंबे समय तक खड़े रहना या ऐसी नौकरी करना जिसमें दिनभर पैरों पर खड़े रहना पड़े, अंडकोश में रक्त जमाव को बढ़ा सकता है. इसी तरह, भारी वजन उठाना या जोर लगाने वाले व्यायाम (जैसे भारोत्तोलन, ज़ोरदार जिम कसरत) करने से पेट की अंदरूनी दाब बढ़ती है, जिसका असर नीचे नसों पर पड़कर वेरीकोसील को उभार सकता है. अक्सर देखा गया है कि दिन के अंत में या कड़ी मेहनत के बाद वेरीकोसील का सूजन/दर्द बढ़ जाता है। मोटापा भी एक कारक हो सकता है – पेट पर अतिरिक्त चर्बी के कारण शिराओं पर स्थायी दबाव बना रहता है जो शिराप्रवाह को बाधित कर सकता है।
- अन्य चिकित्सीय स्थितियाँ: दुर्लभ मामलों में, वेरीकोसील किसी और बीमारी या रुकावट का परिणामी लक्षण भी हो सकता है। उदाहरण के लिए, अगर कोई बड़ी रक्त वाहिका पेट में संकुचित हो (जैसे किडनी के पास कोई ट्यूमर या थक्का जो रक्त प्रवाह रोक रहा हो), तो उसके कारण भी द्वितीयक वेरीकोसील उत्पन्न हो सकता है. खासकर यदि केवल दाहिने अंडकोष में अचानक वेरीकोसील उभर आए, तो डॉक्टर एहतियातन पेट के अल्ट्रासाउंड/सीटी स्कैन द्वारा यह पुष्टि करते हैं कि कहीं गुर्दे में कोई गाँठ या रुकावट तो नहीं जो रक्त वापसी को जन्म दे रही है। सौभाग्य से, ऐसे मामले बहुत कम (~2-3% से भी कम) होते हैं।
- अनुवांशिक और संरचनात्मक कारक: कुछ पुरुषों में नसों की दीवार की बनावट जन्मजात रूप से कुछ ऐसी हो सकती है कि उनमें फैलाव की प्रवृत्ति होती है। कोलेजन या संयोजी ऊतक (connective tissue) संबंधी वंशानुगत कमजोरियाँ नसों को कमजोर बना सकती हैं, जिससे समय के साथ वेरीकोसील विकसित होने की आशंका बढ़ जाती है। यदि परिवार में पिता या भाई को वेरीकोसील रहा है, तो जोखिम कुछ बढ़ सकता है, हालाँकि इसके पुख्ता आनुवंशिक प्रमाण सीमित हैं।
पुरुष बांझपन पर वेरीकोसील का प्रभाव: शुक्राणु संख्या, गुणवत्ता, गतिशीलता व टेस्टोस्टेरोन
वेरीकोसील को पुरुष बांझपन (male infertility) के सबसे सामान्य प्रतिवर्ती (यानि ठीक किए जा सकने वाले) कारणों में से एक माना जाता है. यह सीधे-सीधे पुरुषों के शुक्राणुओं (स्पर्म) और प्रजनन हार्मोन को प्रभावित कर सकता है। आइए देखते हैं वेरीकोसील किस-किस प्रकार से पुरुष प्रजनन क्षमता को नुकसान पहुँचा सकता है:
- शुक्राणुओं की गुणवत्ता में कमी: वेरीकोसील की वजह से अंडकोष के आसपास का तापमान बढ़ जाता है, जिससे शुक्राणु बनने के लिए आवश्यक ठंडा वातावरण बाधित होता है. अधिक तापमान और रक्त ठहराव के कारण अंडकोष में ऑक्सीडेटिव तनाव बढ़ जाता है, जो शुक्राणुओं की गुणवत्ता (उनका आकार और डीएनए की अखंडता) को कम करता है. परिणामस्वरूप, वेरीकोसील वाले पुरुषों में सामान्य पुरुषों की तुलना में स्वस्थ शुक्राणुओं का अनुपात घट सकता है।
- शुक्राणु संख्या (स्पर्म काउंट) में कमी: लम्बे समय तक वेरीकोसील रहने पर शुक्राणु उत्पादन करने वाली सूक्ष्म नलिकाओं पर नकारात्मक असर होता है। लगातार गर्मी और ऑक्सीजन की कमी से कई शुक्राणु या तो बन ही नहीं पाते या अधूरे/कमज़ोर बनते हैं। शोध में पाया गया है कि वेरीकोसील पीड़ित पुरुषों में औसतन शुक्राणुओं की संख्या कम हो जाती है, जिससे गर्भाधान की संभावना घटती है. कुछ गंभीर मामलों में तो ओलिगोस्पर्मिया (बहुत कम स्पर्म) या यहाँ तक कि एज़ूस्पर्मिया (वीर्य में स्पर्म का न होना) भी देखा जा सकता है।
- शुक्राणु गतिशीलता (मोबिलिटी) पर असर: वेरीकोसील स्पर्म की मोटिलिटी को भी प्रभावित कर सकता है. स्वस्थ शुक्राणुओं का आगे बढ़कर तैरना (ताकि वे अंडाणु तक पहुँच सकें) गर्भधारण के लिए जरूरी है। लेकिन उच्च तापमान, विषाक्त पदार्थों के जमाव और ऑक्सीडेटिव क्षति के चलते स्पर्म की तैरने की क्षमता घट सकती है। ऐसे में शुक्राणु अंडाणु तक पहुंच ही नहीं पाते या पहुंचते-पहुंचते मर जाते हैं, जिससे निषेचन नहीं हो पाता।
- हार्मोन (टेस्टोस्टेरोन) असंतुलन: अंडकोष केवल शुक्राणु ही नहीं बनाते, यह पुरुष हार्मोन टेस्टोस्टेरोन का प्रमुख स्त्रोत भी हैं। वेरीकोसील के कारण अंडकोष के ऊतकों में रक्त ठहराव और ऊष्मा बढ़ने से लेयडिग कोशिकाओं पर प्रतिकूल असर पड़ सकता है, जो टेस्टोस्टेरोन स्रावित करती हैं। अनुसंधानों में पाया गया है कि वेरीकोसील से पीड़ित कई पुरुषों के टेस्टोस्टेरोन स्तर औसतन कम होते हैं, तुलना में उन पुरुषों से जिनको यह समस्या नहीं है. अच्छी खबर यह है कि वेरीकोसील के इलाज के बाद अधिकतर मामलों में टेस्टोस्टेरोन का स्तर फिर से बढ़ जाता है. फिर भी, वेरीकोसील के चलते बहुत गंभीर रूप से टेस्टोस्टेरोन गिरकर दुर्बलता या यौन कमज़ोरी हो जाना एक दुर्लभ परिस्थिति है – अधिकतर पुरुषों में पर्याप्त मात्रा में हार्मोन का उत्पादन चलता रहता है।
- अन्य प्रभाव: वेरीकोसील के कारण बनने वाला ऑक्सीडेटिव स्ट्रेस शुक्राणु के डीएनए को खंडित कर सकता है, जिससे स्पर्म फ़्रैग्मेंटेशन बढ़ता है। ऐसे शुक्राणुओं से गर्भ रहे भी तो शुरुआती गर्भपात की संभावना बढ़ सकती है। इसके अलावा लगातार वेरीकोसील से कुछ पुरुषों में अंडकोष में हल्की सूजन या भारीपन बना रह सकता है, जिससे दैनिक जीवन में असुविधा होती है और यौन-संबंध के दौरान दर्द या बेचैनी महसूस हो सकती है।
यह जानना महत्वपूर्ण है कि हर वेरीकोसील मरीज बांझ नहीं होता. कई पुरुष जिन्हें वेरीकोसील है, वे बिना किसी इलाज के भी पिता बन पाते हैं। आंकड़ों के अनुसार लगभग 80% पुरुष जिनको वेरीकोसील है, प्राकृतिक रूप से अपने साथी को गर्भवती करने में सक्षम होते हैं. केवल शेष 20% मामलों में ही वास्तव में प्रजनन क्षमता पर इतना असर होता है कि चिकित्सा मदद की ज़रूरत पड़े। वेरीकोसील के प्रभाव व्यक्ति-दर-व्यक्ति अलग होते हैं: कुछ में सिर्फ हल्का कम होता है, तो कुछ में गंभीर रूप से स्पर्म की गुणवत्ता प्रभावित हो सकती है। यही कारण है कि यदि किसी व्यक्ति को वेरीकोसील डायग्नोज़ हुआ है और वह पिता बनना चाहता है, तो सुरक्षा की दृष्टि से वीर्य जांच (सीमेन एनालिसिस) करवाना और स्पर्म count व क्वालिटी चेक कराना उचित रहता है। समय पर जाँच से पता चल जाएगा कि वेरीकोसील कितने गंभीर असर डाल रहा है और उसी अनुरूप उपचार का निर्णय लिया जा सकता है।
वेरीकोसील की जांच: शारीरिक परीक्षण, अल्ट्रासाउंड, डॉप्लर व अन्य तकनीक
यदि आपको वेरीकोसील के लक्षण महसूस हों – जैसे अंडकोश में सूजन, गांठ, भारीपन या दर्द – तो योग्य डॉक्टर (अंडकोश रोग विशेषज्ञ या यूरोलॉजिस्ट) से जांच कराना चाहिए। वेरीकोसील की जांच के लिए आधुनिक चिकित्सक निम्नलिखित कदम उठाते हैं:
- शारीरिक निरीक्षण (Physical Examination): सबसे पहले डॉक्टर प्रभावित व्यक्ति का फिजिकल एग्ज़ाम करते हैं। आमतौर पर मरीज को खड़े होकर अंडकोश को ढीला छोड़ने के लिए कहा जाता है। डॉक्टर हाथ से अंडकोश को छूकर सूजी हुई नसों को महसूस करने की कोशिश करते हैं। कई बार वे मरीज को गहरी सांस लेकर रोके रखने और पेट को दबाव देने (Valsalva maneuver) के लिए कहते हैं, जिससे वेरीकोसील उभर कर साफ महसूस में आ जाए. एक अनुभवी डॉक्टर साधारण जांच से ही वेरीकोसील के ग्रेड (1, 2, 3) का अंदाज़ा लगा सकते हैं। शारीरिक परीक्षण के दौरान वे अंडकोष के आकार और बनावट की भी जाँच करते हैं ताकि यह देखा जा सके कि कहीं टेस्टिकुलर एट्रॉफी तो नहीं हुई।
- अल्ट्रासाउंड (Scrotal Ultrasound): अगर शारीरिक परीक्षा में वेरीकोसील का संदेह होता है या ग्रेड पता करना हो, तो स्क्रोटल अल्ट्रासाउंड करवाया जाता है। यह एक गैर-इनवेसिव (बिना चीरे वाला) टेस्ट है जिसमें उच्च-आवृत्ति की ध्वनि तरंगों से अंदरूनी संरचना की छवि मिलती है। अल्ट्रासाउंड पर वेरीकोसील की पुष्टि तब होती है जब अंडकोश की नसों का व्यास सामान्य से अधिक (> ~2.3-2.5 मिमी) दिखता है और Valsalva करने पर नसों में रक्त का रिफ्लक्स दिखाई देता है. आधुनिक मशीनों में कलर डॉप्लर अल्ट्रासाउंड शामिल होता है, जो नसों में रक्त प्रवाह की दिशा और गति को रंगीन रूप में दर्शाता है। कलर डॉप्लर की मदद से वेरीकोसील की सटीक ग्रेडिंग की जाती है और यह भी देखा जाता है कि क्या दोनों तरफ (दाएँ और बाएँ) रक्त प्रवाह में गड़बड़ी है. अल्ट्रासाउंड एक बेहद विश्वसनीय तकनीक है और सब-क्लिनिकल (बहुत हल्के) वेरीकोसील भी इससे पकड़ में आ जाते हैं।
- डॉप्लर अल्ट्रासाउंड: यह स्क्रोटल अल्ट्रासाउंड का ही विशेष प्रकार है जो रक्त के प्रवाह का अधिक बारीकी से विश्लेषण करता है। डॉप्लर तकनीक द्वारा डॉक्टर आंकते हैं कि वलसाल्वा के दौरान खून की उलटी बहाव (रिफ्लक्स) कितने समय तक रहता है – लंबे समय तक रहने वाला रिफ्लक्स दर्शाता है कि वेरीकोसील अधिक गंभीर है। डॉप्लर स्टडी से यह भी पता चलता है कि शांत अवस्था में भी रक्त का ठहराव तो नहीं (उदाहरण: ग्रेड 3 में बिना जोर लगाए भी रिफ्लक्स दिख सकता है)।
- शुक्राणु विश्लेषण (Semen Analysis): वेरीकोसील का पता चलने पर, विशेषकर उन मरीजों में जो संतान प्राप्ति की कोशिश कर रहे हैं, डॉक्टर वीर्य परीक्षण कराने की सलाह देते हैं। एक सरल शुक्राणु जांच द्वारा वीर्य में मौजूद शुक्राणुओं की संख्या, उनके आकार-आकार (मॉर्फोलॉजी) और गतिशीलता का मूल्यांकन किया जाता है. अगर इनमें कोई ख़ामी पाई जाती है (जैसे स्पर्म काउंट कम होना या गतिशीलता कम होना), तो यह इंगित करेगा कि वेरीकोसील फर्टिलिटी को प्रभावित कर रहा है। इस तरह स्पर्म एनालिसिस से उपचार की आवश्यकता का निर्णय लेने में मदद मिलती है। कई क्लीनिकों में इसे रूटीन इनफर्टिलिटी वर्कअप का हिस्सा माना जाता है।
- अन्य इमेजिंग तकनीकें: अधिकांश मामलों में वेरीकोसील का निदान शारीरिक परीक्षण + अल्ट्रासाउंड से ही सुनिश्चित हो जाता है। लेकिन कुछ खास परिस्थितियों में अन्य आधुनिक टेस्ट उपयोग में लाए जाते हैं:
- यदि कोई मरीज उम्र में बड़ा है या केवल दाहिनी ओर वेरीकोसील पाया गया है, तो पेट और गुर्दे का सीटी स्कैन (CT scan) या एमआरआई किया जा सकता है, ताकि यह सुनिश्चित हो कि पेट में किसी गांठ/ट्यूमर की वजह से शिराओं में दबाव तो नहीं बन रहा.
- कभी-कभार किडनी की नसों का वेनोग्राफी टेस्ट (शिराओं का एक्स-रे विषेश डाई देकर) भी किया जाता था, लेकिन आजकल अल्ट्रासाउंड पर्याप्त होता है।
- कुछ उन्नत केंद्रों में थर्मोग्राफी (तापमान पढ़ने वाला उपकरण) या इन्फ्रारेड स्कैन द्वारा भी स्क्रोटम के तापमान अंतर को मापकर वेरीकोसील का परोक्ष अंदाज़ा लगाया जाता है, पर ये काफी कम प्रचलित हैं।

वेरीकोसील के इलाज के आधुनिक विकल्प: दवाएं, सर्जरी (वेरिकोसेलेक्टॉमी, माइक्रोसर्जरी) और एम्बोलाइज़ेशन
वेरीकोसील का उपचार इस बात पर निर्भर करता है कि यह कितना गंभीर है और क्या यह मरीज के लिए तकलीफ़देह या उसके पिता बनने में बाधा बन रहा है। सभी वेरीकोसील मामलों के लिए सर्जरी आवश्यक नहीं होती – हल्के और बिना लक्षण वाले वेरीकोसील में अक्सर केवल निगरानी पर्याप्त होती है। नीचे वेरीकोसील प्रबंधन के प्रमुख तरीकों को विस्तार से बताया गया है:
1. गैर-सर्जिकल प्रबंधन (Conservative Management):
यदि वेरीकोसील हल्के ग्रेड 1 स्तर का है, कोई विशेष दर्द नहीं हो रहा, और मरीज की फ़र्टिलिटी सामान्य है, तो डॉक्टर तुरंत सर्जरी की सलाह नहीं देते। इसे चिकित्सकीय भाषा में वॉचफुल वेटिंग कहा जाता है – मतलब रोगी को समय-समय पर फॉलोअप जाँच कराते रहना और किसी भी नए लक्षण पर नज़र रखना। इस दौरान कुछ साधारण उपाय किये जा सकते हैं:
- यदि हल्का दर्द या असहजता है, तो डॉक्टर दर्दनिवारक दवाएं जैसे इबूप्रोफेन या एसिटामिनोफेन सुझा सकते हैं. ये दवाएं सूजन और दर्द को कम करने में मदद करती हैं, लेकिन इनका उपयोग चिकित्सक की सलाह से सीमित समय के लिए ही होना चाहिए।
- स्क्रोटल सपोर्ट पहनना: टाइट फिटिंग अंडरवियर (जैसे जॉकी फिट) या स्पोर्ट्स सस्पेंसर पहनने से अंडकोष को सपोर्ट मिलता है और नसों में खिंचाव कम होकर दर्द में आराम मिल सकता है. दिन में कसी सपोर्ट पहनकर रखने और रात में सोते समय ढीला कपड़ा पहनने की सलाह दी जाती है ताकि रक्त प्रवाह संतुलित रहे।
- जीवनशैली संशोधन: मरीज़ को लंबे समय तक खड़े रहने से बचने को कहा जाता है, साथ ही भारी वजन उठाने वाली गतिविधियों को सीमित करने की सलाह दी जाती है. इससे वेरीकोसील का बढ़ना रोका जा सकता है और दर्द भी नियंत्रित रहता है। मरीज अपने आहार में फल-सब्जियाँ शामिल कर, पानी भरपूर पीकर कब्ज़ से बचे क्योंकि ज़ोर लगाने से नसों पर दबाव पड़ता है।
इन तरीकों से कई हल्के मामलों में बिना सर्जरी के भी वेरीकोसील मैनेज किया जा सकता है। लेकिन ध्यान रहे, ये उपाय वेरीकोसील को पूरी तरह ठीक नहीं करते, बस लक्षण संभालते हैं। यदि भविष्य में प्रजनन की योजना है, तो नियमित तौर पर सीमेन एनालिसिस कराते रहें ताकि किसी गिरावट का समय पर पता चल सके।
2. शल्य चिकित्सा (Surgical Treatment):
जब वेरीकोसील मध्यम या गंभीर ग्रेड (2 या 3) का हो, रोगी को लगातार दर्द हो रहा हो, अंडकोष का आकार घट रहा हो, या सबसे महत्वपूर्ण – मरीज के वीर्य की गुणवत्ता खराब हो जिससे गर्भधारण में दिक्कत आ रही हो – तो आमतौर पर सर्जरी द्वारा वेरीकोसील का इलाज करने की सलाह दी जाती है. सर्जरी का मूल उद्देश्य होती है उन क्षतिग्रस्त नसों को बंद या काट देना, जिनमें ख़ून ठहर रहा है, ताकि रक्त का प्रवाह वैकल्पिक स्वस्थ नसों से होने लगे। इससे अंडकोष का तापमान और सूजन धीरे-धीरे सामान्य हो जाता है और शुक्राणु निर्माण में सुधार आता है। वेरीकोसील सुधारने के लिए मुख्य सर्जिकल विकल्प ये हैं:
- वेरिकोसेलेक्टॉमी (Varicocelectomy): यह वेरीकोसील के उपचार की सबसे पुरानी और विश्वसनीय शल्य तकनीक है। इसमें शल्य चिकित्सक द्वारा पेट के निचले हिस्से या कमर के पास एक छोटा चीरा लगाया जाता है, और सूजी हुई अंडकोष की नसों को खोजकर उन्हें बांध (लिगेट) दिया जाता है या काट दिया जाता है। नसों को बांधने से उनमें रक्त का बहाव रुक जाता है और वह रक्त दूसरे स्वस्थ मार्गों से हृदय की ओर चला जाता है। पारंपरिक वेरिकोसेलेक्टॉमी आमतौर पर कमर (इनग्वाइनल/सबइनग्वाइनल) या पेट (रेट्रोपेरिटोनियल) के रास्ते की जाती थी और यह एक दिन के अस्पताल प्रवास के साथ होती है। रिकवरी में करीब 1-2 सप्ताह का समय लग सकता है, जिसके बाद सामान्य गतिविधियाँ की जा सकती हैं।
- माइक्रोस्कोपिक वेरिकोसेलेक्टॉमी (Microsurgical Varicocelectomy): यह वेरिकोसेलेक्टॉमी का ही आधुनिक और उन्नत रूप है, जिसे आज गोल्ड-स्टैण्डर्ड माना जाता है. इस प्रक्रिया में शल्य चिकित्सक एक विशेष सर्जिकल माइक्रोस्कोप की सहायता से बेहद सूक्ष्म दृष्टि प्राप्त कर लेते हैं। माइक्रोस्कोपिक तकनीक से सर्जन प्रभावित नसों को बहुत बारीकी से पहचानकर बांधते हैं, साथ ही साथ स्वस्थ धमनियों और लसीका वाहिकाओं को बचा लेते हैं। माइक्रोसर्जरी के फायदे यह हैं कि इसमें सफलता दर सबसे ज़्यादा है और वेरीकोसील के दोबारा होने (रिकरन्स) की संभावना सबसे कम. शोध बताते हैं कि माइक्रो वेरिकोसेलेक्टॉमी के बाद शुक्राणु की गुणवत्ता में बेहतरीन सुधार देखने को मिलता है और प्राकृतिक गर्भाधान की दरें बढ़ जाती हैं. अधिकांश विशेषज्ञ आज इसी तकनीक से वेरीकोसील रिपेयर करना पसंद करते हैं।
- लैप्रोस्कोपिक वेरिकोसेल रिपेयर: यदि दोनों अंडकोषों में उच्च ग्रेड के वेरीकोसील हों या कोई ऐसी परिस्थिति हो जहाँ पेट के अंदर से नस को क्लिप करना बेहतर हो, तो लेप्रोस्कोपिक सर्जरी की जा सकती है। इसमें पेट में 2-3 छोटे (~5 मिमी) छिद्र बनाए जाते हैं और एक कैमरा एवं उपकरण अंदर डाले जाते हैं। लैप्रोस्कोपिक तकनीक में सर्जन स्क्रीन पर देखकर अंदर से वेरीकोसील नस को क्लिप लगाकर बंद कर देते हैं. इसके फायदे हैं – बहुत छोटे चीरे, कम दर्द और तेज़ रिकवरी. यह तकनीक उन सूरतों में काम आती है जब माइक्रोसर्जरी किसी कारण से संभव न हो या मरीज के पेट के भीतर भी कोई संशोधन करना हो।
- पर्क्यूटेनियस एम्बोलाइज़ेशन (Percutaneous Varicocele Embolization): यह एक अशल्य (non-surgical) विकल्प है जो हाल के वर्षों में लोकप्रिय हुआ है। इसमें शरीर में कोई चीरा लगाने की बजाय इंटरवेन्शनल रेडियोलॉजिस्ट द्वारा एक पतली कैथेटर नली को जांघ की मुख्य शिरा के माध्यम से गुर्दे की नस तक पहुँचाया जाता है। फ़्लोरोस्कोपी (सही जगह का एक्स-रे मार्गदर्शन) की मदद से उस कैथेटर को प्रभावित टेस्टिकुलर वेन के मुहाने पर ले जाकर वहां विशेष कॉइल या स्क्लेरोसेंट द्रव छोड़ दिया जाता है. यह कॉइल/केमिकल उस नस को अंदर से बंद कर देता है (एम्बोलाइज़ कर देता है), जिससे उस नस में खून बहना हमेशा के लिए बंद हो जाता है और वैकल्पिक रास्तों से रक्त प्रवाहित होने लगता है। एम्बोलाइज़ेशन का बड़ा फायदा यह है कि इसमें सर्जरी जैसा कोई कट नहीं लगता, न ही सामान्य ऐनेस्थीसिया की ज़रूरत होती है. मरीज को केवल लोकल एनेस्थीसिया देकर कुछ ही घंटों में यह प्रक्रिया पूरी की जा सकती है। रिकवरी भी बेहद तेज़ – कई मरीज अगले ही दिन सामान्य कामकाज कर सकते हैं। सफल एम्बोलाइज़ेशन से वेरीकोसील उतने ही प्रभावी ढंग से ठीक होता है जितना सर्जरी से। हालाँकि, भारत में यह सुविधा कुछ चुने हुए उन्नत केंद्रों में ही उपलब्ध है जहां इंटरवेंशनल रेडियोलॉजी विशेषज्ञ हों।
3. सहायक प्रजनन तकनीक (ART) का सहारा:
अगर किसी व्यक्ति का वेरीकोसील काफी समय तक रहा और उपचार के बाद भी उसके शुक्राणु मानक स्तर तक सुधार नहीं कर पाए, तो दंपति को गर्भधारण के लिए सहायक प्रजनन तकनीकों का सहारा लेना पड़ सकता है। उदाहरण के लिए:
- बहुत कम स्पर्म काउंट की स्थिति में आईवीएफ-आईसीएसआई (IVF/ICSI) एक अच्छा विकल्प है, जिसमें लैब में अंडाणु के भीतर सीधे एक शुक्राणु इंजेक्ट करके भ्रूण बनाया जाता है। यह तकनीक कम शुक्राणु की समस्या को दरकिनार कर सफल गर्भाधान करवा सकती है।
- यदि वेरीकोसील के कारण वीर्य में जीवित शुक्राणु नहीं के बराबर बचे हैं, तो शुक्राणु आकर्शन (स्पर्म रिट्रीवल) तकनीक से अंडकोष या एपिडिडिमिस से सीधे शुक्राणु निकाले जाते हैं (जैसे TESA/PESA प्रक्रियाएं) और फिर IVF में इस्तेमाल होते हैं।
- कुछ स्थितियों में जब पुरुष के वीर्य में बिल्कुल भी स्पर्म नहीं बन पा रहे (गंभीर आज़ूस्पर्मिया), तो दात्री शुक्राणु (डोनर स्पर्म) से भी परिवार पूरा करने पर विचार किया जा सकता है। यह बिल्कुल अंतिम विकल्प होता है जब अन्य सभी उपाय विफल हों।
ध्यान रहे, ज्यादातर मामलों में यदि समय पर वेरीकोसील की सर्जरी/इलाज किया जाए तो ऊपर बताए गए उग्र विकल्पों की नौबत नहीं आती। सर्जरी के बाद लगभग 3-6 महीनों में शुक्राणु पैरामीटर्स में सुधार दिखना शुरू हो जाता है और कई जोड़े प्राकृतिक रूप से गर्भधारण करने में सफल हो जाते हैं। यदि 6-12 महीनों तक प्राकृतिक गर्भाधान न हो पाए, तभी IVF जैसे विकल्पों पर विचार करना चाहिए। वेरीकोसील सुधार के बाद धैर्य रखना भी ज़रूरी है, क्योंकि शुक्राणु बनने व परिपक्व होने में लगभग 72-90 दिन लगते हैं – यानी इलाज के तुरंत बाद परिणाम नहीं दिखेंगे, लेकिन 3-4 महीनों में असर नजर आने लगता है।
भारत में वेरीकोसील उपचार की सफलता: भारत में पुरुष बांझपन के उपचार के लिए कई उत्कृष्ट केंद्र उपलब्ध हैं। यदि अनुभवी यूरोलॉजिस्ट या प्रजनन विशेषज्ञ द्वारा वेरीकोसील की माइक्रोसर्जरी या एम्बोलाइज़ेशन किया जाए, तो सफलता की दर बहुत अच्छी रहती है। सफलता से यहां तात्पर्य है – वेरीकोसील का ठीक हो जाना, स्पर्म क्वालिटी का बेहतर होना, और दंपत्ति की संतान प्राप्ति की संभावना बढ़ना। शोध के अनुसार वेरीकोसील सर्जरी के बाद 60-80% पुरुषों के सीमेन एनालिसिस में सुधार देखा गया है और लगभग 30-50% कपल 1-2 साल के भीतर प्राकृतिक गर्भधारण कर लेते हैं. सफलता दर इस बात पर भी निर्भर करती है कि महिला साथी की आयु एवं प्रजनन क्षमता कैसी है।
विशेष रूप से, जयपुर स्थित Ritu IVF जैसे अग्रणी फर्टिलिटी केंद्रों ने वेरीकोसील से जुड़े पुरुष बांझपन के इलाज में बेहतरीन परिणाम हासिल किए हैं। Ritu IVF क्लिनिक में माइक्रोसर्जिकल वरिकोसेलेक्टॉमी और अत्याधुनिक डायग्नोस्टिक तकनीकों की मदद से इलाज किया जाता है, जिसकी सफलता दर ~95% तक रिपोर्ट की गई है. इसका मतलब है कि वहाँ इलाज करवाने वाले 95% मामलों में या तो मरीज की स्थिति में चिकित्सकीय सुधार (स्पर्म क्वालिटी में वृद्धि, दर्द में राहत) देखा गया या आगे चलकर सफल गर्भधारण संभव हुआ। इतने उच्च सफलता दर के पीछे केंद्र की विशेषज्ञता, नवीन उपकरणों का प्रयोग और प्रत्येक मरीज के लिए व्यक्तिगत देखभाल देना प्रमुख कारण हैं।
संक्षेप में, आज के युग में वेरीकोसील का उपचार सफलतापूर्वक संभव है। दवाओं से लेकर लेज़र-सहायता प्राप्त माइक्रो सर्जरी और एम्बोलाइज़ेशन तक, कई विकल्प मौजूद हैं। सही विकल्प का चुनाव मरीज की अवस्था और आवश्यकता के अनुसार डॉक्टर द्वारा किया जाता है। यदि आप वेरीकोसील से पीड़ित हैं और इसे ठीक कराने के बारे में सोच रहे हैं, तो निश्चिंत रहें – योग्य हाथों में यह एक साधारण प्रक्रिया है और इसके बाद आपके पितृत्व के सपने को साकार होने में मदद मिल सकती है।
वेरीकोसील से बचाव के उपाय और जीवनशैली में परिवर्तन
क्या वेरीकोसील से पूरी तरह बचा जा सकता है? चूँकि इसके मुख्य कारण आंतरिक शारीरिक संरचना से जुड़े हैं, इसे होने से पूरी तरह रोकना मुश्किल है. फिर भी, कुछ सावधानियाँ और जीवनशैली परिवर्तन अपनाकर हम वेरीकोसील की आशंका को कम कर सकते हैं या इसके दुष्प्रभावों से खुद को बचा सकते हैं:
- नियमित लेकिन संयत व्यायाम: रोज़ाना हल्का-फुल्का व्यायाम या योग करने से शरीर की रक्त संचार प्रणाली दुरुस्त रहती है। यह नसों की सेहत के लिए अच्छा है। लेकिन ध्यान रखें, भारी वजन उठाने वाले व्यायाम (जैसे जिम में वेटलिफ्टिंग) ज़रूरत से ज्यादा न करें. अत्यधिक भार उठाने पर पेट में दबाव बढ़ता है, जो वेरीकोसील को बढ़ा सकता है। अगर आप जिम जाते हैं तो ट्रेनर की सलाह लेकर वेट बेल्ट आदि का प्रयोग करें और अत्यधिक जोर लगाने से बचें।
- लंबे समय तक खड़े रहने से परहेज़: यदि आपका काम ऐसा है जिसमें घंटों खड़े रहना पड़ता है (जैसे गार्ड, दुकानदार, सर्जन आदि), तो हर थोड़ी देर में 5-10 मिनट बैठ जाएँ या चलकर आते-जाते रहें. एक ही स्थिति में लंबे समय तक खड़े रहने से गुरुत्वाकर्षण का असर नसों पर ज्यादा पड़ता है और वेरीकोसील की प्रवृत्ति बढ़ सकती है। बीच-बीच में विराम लेकर आप नसों को राहत दे सकते हैं।
- स्क्रोटल सपोर्ट का उपयोग: यदि हल्का वेरीकोसील है और दिन के अंत में भारीपन या खिंचाव महसूस होता है, तो आप दिन में सपोर्टिव अंडरगारमेंट/जॉकस्ट्रैप पहन सकते हैं. इससे अंडकोश को सहारा मिलेगा और नसों पर ज़ोर कम पड़ेगा। खासकर व्यायाम के समय या ज़्यादा चलना हो तो सपोर्ट पहनें। ध्यान रहे, बहुत ज्यादा कसा हुआ अंडरवियर लगातार 24 घंटे पहनने से अंडकोष का तापमान बढ़ सकता है, इसलिए रात में सोते समय ढीला कपड़ा पहनें ताकि शिथिलन हो जाए।
- स्वस्थ आहार और हाइड्रेशन: अपने भोजन में हरी सब्जियाँ, फल, मेवे शामिल करें ताकि नसों की दीवार मज़बूत रहें (एंटीऑक्सीडेंट का भरपूर सेवन रक्त वाहिकाओं को स्वस्थ रखता है). भरपूर पानी पिएँ, जिससे शरीर में तरल संतुलन सही रहे। कब्ज़ से बचें – फाइबर युक्त आहार लें या इस्पघुल आदि लें ताकि शौच के समय जोर न लगाना पड़े। लंबे समय की कब्ज़ पेट का दबाव बढ़ाकर वेरिकोज वेन्स को खराब कर सकती है।
- अत्यधिक गर्मी से बचाव: अंडकोष को ठंडा वातावरण पसंद है (इसीलिए शरीर के बाहर लटके होते हैं). अतः बहुत अधिक गर्म पानी के टब स्नान, सॉना बाथ, लगातार गोद में लैपटॉप रखकर काम करना जैसी आदतों से बचें क्योंकि इससे स्थानीयरूप से तापमान बढ़ता है। ढीले सूती अंडरवियर पहनें जो सांस लेने योग्य हों – इससे अंडकोष में हवा का संचार रहेगा और तापमान नियंत्रित रहेगा।
- धूम्रपान और शराब त्यागें: भले ही धूम्रपान वेरीकोसील का सीधा कारण नहीं है, लेकिन सिगरेट में मौजूद विषाक्त तत्व रक्त वाहिकाओं को नुक़सान पहुँचाते हैं और शुक्राणु की गुणवत्ता भी घटाते हैं. रिसर्च से पता चला है कि धूम्रपान करने वाले पुरुषों में वेरीकोसील होने पर फर्टिलिटी को अधिक क्षति हो सकती है बनिस्बत उन लोगों के जो धूम्रपान नहीं करते. इसी प्रकार अत्यधिक शराब के सेवन से टेस्टोस्टेरोन स्तर गिरता है और स्पर्म प्रोडक्शन खराब होता है। इसलिए बेहतर प्रजनन स्वास्थ्य के लिए इन आदतों से दूरी बनाएं।
- नियमित स्व-परीक्षण और डॉक्टरी जांच: युवा पुरुषों को सलाह दी जाती है कि महीने में एक बार गर्म स्नान के बाद अपने अंडकोष को हाथ से चेक करें। दोनों तरफ़ किसी असामान्य गांठ या सूजन का एहसास हो तो अनदेखा न करें। यदि अंडकोश में भारीपन रहता है या आँखों से नसों का गुच्छा दिखे, तो देर न करें – तुरंत विशेषज्ञ डॉक्टर से मिलें। नियमित चेक-अप से किसी भी समस्या का प्रारंभिक चरण में ही पता लगाकर उसका आसानी से इलाज किया जा सकता है।
याद रखें, ऊपर बताए गए उपाय रोकथाम के सुझाव हैं। ये वेरीकोसील होने की संभावना को कुछ हद तक कम कर सकते हैं या हल्के वेरीकोसील के लक्षणों को बिगड़ने से रोक सकते हैं, लेकिन अगर शारीरिक कारणवश वेरीकोसील बनना ही है तो वह बन सकता है। ऐसे में सकारात्मक रहें – आज चिकित्सा विज्ञान में इसका प्रभावी इलाज मौजूद है। सबसे महत्वपूर्ण है कि आप अपने शरीर के संकेतों को नज़रअंदाज़ न करें और ज़रूरत पड़ने पर योग्य डॉक्टर की सलाह लें।

वेरीकोसील के इलाज के लिए Ritu IVF को क्यों चुनें?
Ritu IVF सिर्फ एक क्लिनिक नहीं, बल्कि हर उस दंपत्ति की उम्मीद है जो माता-पिता बनने का सपना देख रहे हैं। खासकर वेरीकोसील और पुरुष बांझपन जैसी समस्याओं में, हमारी टीम आपके साथ एक साथी की तरह खड़ी रहती है।
अनुभवी विशेषज्ञों की टीम
- हमारे पास IVF और एंड्रोलॉजी के क्षेत्र में प्रशिक्षित डॉक्टर और सर्जन हैं
- हर केस को individual attention और कस्टमाइज्ड ट्रीटमेंट प्लान मिलता है
उन्नत तकनीक और माइक्रोसर्जिकल सुविधाएं
- वेरीकोसील सर्जरी के लिए high-precision माइक्रोस्कोप और उपकरण
- IVF और ICSI जैसी सहायक प्रजनन तकनीकों का पूरा सेटअप उपलब्ध
पुरुष बांझपन पर विशेष फोकस
गोपनीयता और संवेदनशीलता
- आपकी जानकारी, मेडिकल रिपोर्ट और काउंसलिंग 100% प्राइवेट रहती है
- भावनात्मक सहयोग के साथ ट्रीटमेंट दिया जाता है
किफायती पैकेज और आसान अपॉइंटमेंट
- बिना भागदौड़ के वेबसाइट से संपर्क करें या कॉल बैक का विकल्प चुनें
- पहले काउंसलिंग में ही आपको क्लियर और पारदर्शी योजना मिल जाती है
सैकड़ों दंपत्ति Ritu IVF पर भरोसा कर चुके हैं — अब आपकी बारी है।
निष्कर्ष
वेरीकोसील और पुरुष बांझपन आपस में जुड़े हुए हैं, लेकिन सही जानकारी और समय पर उपचार से इस समस्या का समाधान संभव है। वेरीकोसील एक आम समस्या है जो बहुत से पुरुषों को प्रभावित करती है – यह अंडकोष की नसों का सूजना मात्र है, न कि कोई लाइलाज बीमारी। इसका प्रभाव मुख्यतः शुक्राणुओं की उत्पादन क्षमता पर हो सकता है, मगर अच्छी बात यह है कि यह प्रभाव अक्सर उलटा किया जा सकता है। आधुनिक माइक्रोसर्जरी और अन्य उपचार विकल्पों की बदौलत अधिकांश पुरुष वेरीकोसील ठीक करवाकर स्वस्थ शुक्राणु उत्पादन और संतानों को जन्म देने में सक्षम हो जाते हैं। अगर आपको संदेह है कि वेरीकोसील के कारण आपकी फैमिली प्लानिंग प्रभावित हो रही है, तो लज्जा या झिझक महसूस न करें – इस विषय में चिकित्सा जगत अब बहुत जागरूक और सहायक है।अपने स्वास्थ्य को प्राथमिकता दें। नियमित चेकअप करवाएं, संतुलित जीवनशैली अपनाएं, और समस्याओं को नज़रअंदाज़ करने की बजाय उनके समाधान की ओर कदम बढ़ाएं। वेरीकोसील का समय पर उपचार न केवल आपकी प्रजनन क्षमता बहाल कर सकता है बल्कि अंडकोष से जुड़े दर्द और असुविधा को भी दूर करके जीवन की गुणवत्ता बढ़ा सकता है। याद रखें, पुरुष बांझपन के मामलों में अक्सर सही दिशा में पहला कदम समस्या को पहचानना ही होता है।
अक्सर पूछे जाने वाले सवाल (FAQs)
प्रश्न 1. क्या वेरीकोसील अपने आप ठीक हो सकता है?
उत्तर: बहुत हल्के (सब-क्लिनिकल या ग्रेड-1) वेरीकोसील कभी-कभी अपने आप ठीक या कम हो सकते हैं – खासकर किशोरावस्था में पाए गए वेरीकोसील के कुछ मामले समय के साथ स्वतः ठीक हो जाते हैं. लेकिन अधिकांश स्थितियों में वेरीकोसील खुद-ब-खुद खत्म नहीं होता। यदि वेरीकोसील से कोई तकलीफ़ नहीं है, तो उसे बिना सर्जरी के सुरक्षित रूप से देखा-परखा जा सकता है (नुकसान नहीं पहुंचाएगा). परंतु, यदि यह बड़ा हो या लक्षण दे रहा हो, तो इलाज करवाने पर ही ठीक होगा।
प्रश्न 2. क्या वेरीकोसील होने का मतलब मैं पिता नहीं बन पाऊँगा?
उत्तर: नहीं, ऐसा बिलकुल नहीं है। वेरीकोसील होने का अर्थ निश्चित रूप से बांझपन होना नहीं है। वास्तव में 100 में से करीब 80 पुरुष जिनको वेरीकोसील है, बिना किसी विशेष उपचार के भी अपने जीवनसाथी को गर्भवती करने में सफल रहते हैं. हाँ, वेरीकोसील के कारण स्पर्म की गुणवत्ता/संख्या घटने से गर्भधारण की संभावना कुछ कम हो सकती है, मगर ज्यादातर मामलों में समय पर चिकित्सा हस्तक्षेप से यह दिक्कत दूर की जा सकती है। इसलिए वेरीकोसील का पता लगने पर घबराने की बजाय, एक वीर्य परीक्षण करवाएं और डॉक्टर की राय लें कि क्या आपको उपचार की जरूरत है।
प्रश्न 3. वेरीकोसील का ऑपरेशन कब कराना चाहिए?
उत्तर: वेरीकोसील की सर्जरी की सलाह मुख्यतः इन परिस्थितियों में दी जाती है: (1) लगातार अंडकोष में दर्द या भारीपन जो रोजमर्रा के काम में बाधा दे रहा हो, (2) वीर्य की जांच में स्पर्म काउंट या मोटिलिटी काफी कम पाई गई हो और आप बच्चे की योजना बना रहे हों, (3) किशोरावस्था में अगर वेरीकोसील के कारण प्रभावित अंडकोष छोटा रह गया है (जिससे भविष्य में प्रजनन क्षमता प्रभावित हो सकती है). इन हालात में देर करने की बजाय ऑपरेशन करा लेना बेहतर है क्योंकि इससे समस्या आगे नहीं बढ़ेगी और सुधार की संभावना रहती है। दूसरी ओर, यदि वेरीकोसील छोटा है, कोई दर्द नहीं, और फर्टिलिटी सामान्य है – तो आप डॉक्टर की निगरानी में बिना सर्जरी के भी काम चला सकते हैं। कुल मिलाकर, जब वेरीकोसील आपके स्वास्थ्य या फर्टिलिटी पर नकारात्मक असर डालने लगे, तब ऑपरेशन करा लेना चाहिए.
प्रश्न 4. वेरीकोसील की सर्जरी कितनी सुरक्षित है और रिकवरी में कितना समय लगता है?
उत्तर: वेरीकोसील की सर्जरी काफी हद तक सुरक्षित मानी जाती है। यह एक आम प्रक्रिया है जो अनुभवी यूरोलॉजिस्ट/सर्जन रोज़ करते हैं। आधुनिक माइक्रोसर्जरी तकनीक ने इसे और भी सुरक्षित बना दिया है – नसों को सूक्ष्मदर्शी से साफ़-सफ़ाई से बांधा जाता है, जिससे गलती की गुंजाइश कम होती है। आमतौर पर यह ऑपरेशन 1-2 घंटे में पूरा हो जाता है और मरीज को उसी दिन या अगले दिन अस्पताल से छुट्टी मिल जाती है। ऑपरेशन के बाद कुछ दिनों तक हल्का दर्द या सूजन रह सकती है, जिसके लिए डॉक्टर दर्दनिवारक देंगे। लगभग एक हफ्ते में टांके भर जाते हैं और आप बैठकर काम करने लायक हो जाते हैं। 2 हफ्ते बाद अधिकांश मरीज अपने रोजमर्रा के काम और हल्की एक्सरसाइज़ फिर से शुरू कर सकते हैं। एक महीने बाद आप पूरी तरह सामान्य जीवन जी सकते हैं, भारी व्यायाम भी कर सकते हैं (जब डॉक्टर जांच कर क्लियरेंस दे दें). वेरीकोसील सर्जरी के गंभीर जटिलताएं होना विरले ही है। कभी-कभार सर्जरी के बाद उस अंडकोष के आसपास द्रव भरकर हाइड्रोसील बनने की संभावना रहती है या बहुत कम मामलों में रक्तस्राव/इंफेक्शन हो सकता है, मगर ये komplikacje भी उपचारयोग्य हैं। कुल मिलाकर, सही हाथों में यह एक सुरक्षित प्रक्रिया है जिससे घबराने की जरूरत नहीं।
प्रश्न 5. क्या सर्जरी के बाद वेरीकोसील दोबारा हो सकता है?
उत्तर: वेरीकोसील के पुनरावृत्ति (recurrence) की संभावना रहती तो है, लेकिन बहुत कम। परंपरागत सर्जरी (जो बिना माइक्रोस्कोप के की जाती थी) में करीब 10-15% मामलों में वेरीकोसील कुछ वर्षों बाद वापस आ जाता था, खासकर अगर कोई छोटी नस बंधने से छूट जाए तो वह दोबारा फैल सकती है। माइक्रोसर्जरी के आने के बाद यह जोखिम काफी घट गया है – अनुभवी सर्जन माइक्रोस्कोप से लगभग सभी प्रभावित नसों को सुनिश्चित कर लेते हैं, इसलिए recurrence की दर 1-5% तक सिमट गई है. एम्बोलाइज़ेशन में भी 5-7% चांस रहता है अगर कॉइल सही जगह न बैठे या शरीर नई कोलैट्रल नसें बना ले। लेकिन कुल मिलाकर ज्यादातर मरीजों में एक बार इलाज के बाद वेरीकोसील दुबारा नहीं होता। यदि आपके साथ फिर से वेरीकोसील की समस्या आती है, तो निराश न हों – दोबारा सर्जरी/एम्बोलाइजेशन द्वारा इसे ठीक किया जा सकता है। यह ज़रूर सुनिश्चित करें कि आप फॉलोअप विज़िट पर डॉक्टर को दिखाते रहें ताकि शुरुआती चरण में ही यदि कोई पुनरावृत्ति हो तो पकड़ में आ जाए।
प्रश्न 6. क्या वेरीकोसील से अंडकोष का कैंसर होने का खतरा होता है?
उत्तर: नहीं, वेरीकोसील और टेस्टिकुलर कैंसर के बीच कोई सीधा संबंध नहीं है। वेरीकोसील एक सौम्य (benign) अवस्था है जो नसों तक सीमित रहती है और कैंसर जैसी अनियंत्रित वृद्धि नहीं करती। हालांकि, एक परोक्ष स्थिति ये है कि यदि 40-50 की उम्र में अचानक दाहिनी ओर बड़ी वेरीकोसील उभर आए, तो डॉक्टर ऐहतियात के तौर पर पेट/गुर्दे का अल्ट्रासाउंड करके यह चेक करते हैं कि कहीं कोई ट्यूमर तो नसों पर दबाव नहीं डाल रहा. लेकिन स्वयं वेरीकोसील कैंसर का कारण नहीं बनता और न ही इससे भविष्य में कैंसर की आशंका बढ़ती है। अतः इस विषय में चिंता न करें। समय-समय पर अंडकोष की स्वयं जांच करते रहें और किसी भी गाँठ का अनुभव होने पर तुरंत डॉक्टर से मिलें – वह वेरीकोसील हो या कोई और अवस्था, प्रारंभिक पहचान हमेशा लाभदायक होती है।